Доктор медицинских наук, врач-хирург - Михайличенко Вячеслав Юрьевич г. Симферополь © 2026
Паращитовидная и щитовидная железа
При паталогиях щитовидной и паращитовидной железы
На базе хирургического отделения оказывается консультативная и лечебная помощь при различных патологях щитовидной железы (лечение узлового и диффузно-токсического зоба, токсических аденомах, зоба Хашимото), при злокачественных опухолях щитовидной железы (папиллярный, фолликулярный, медуллярный, анапластический рак щитовидной железы), а также патологии паращитовидных желез. Нами выполняется весь объем оперативного вмешательства согласно международным стандартам. Мы всегда рады проконсультировать больного с тем или иным образованием щитовидной или паращитовидных желез, для выбора оптимального метода лечения.
Пациенту следует учесть, что узловые образования щитовидной железы выявляются у 1-3% лиц в возрасте около 20 лет и у 50% женщин в возрасте около 60 лет, причем рак обнаруживают у 5-7% обследованных. По данным статистического отчета о заболеваемости тиреоидной патологией в России начатой в 2000 году, установлено, что рост заболеваемости зобом происходит в основном за счет узловых его форм, а среди узлового зоба возрастает удельный вес рака щитовидной железы.
Показанием к хирургическому лечению являются:
- Подозрение на рак по анамнестическим или физикальным данным (возраст больного, темп роста, размеры опухоли);
- Положительные и/или сомнительные цитологические данные, не исключающие злокачественный процесс;
- Сдавление сосудов, трахеи и пищевода, шеи и средостения доброкачественными узловыми новообразованиями.
Вероятность рака и ее повышающие факторы:
- На фоне одиночных узлов рак встречается в 5-7%, при множественных узлах — в 3-4%;
- Изначально быстрый рост или неожиданное ускорение темпа роста узлов;
- Увеличение лимфатических узлов на стороне новообразования;
- Паралич голосовой связки на стороне узла, как правило протекающего с нарушением фонации.
Таким образом, возникает вопрос «Зачем носить в своем организме бомбу, которая рано или поздно взорвется?» и здесь необходимо четко определиться что делать и как себя дальше вести при наличии той или иной патологии щитовидной железы. Поэтому мы всегда рады проконсультировать наших пациентов и помочь выбрать оптимальный вариант лечения и наблюдения.
Узловой зоб IV стадии
Синдром верхней полой вены при загрудинном зобе III стадии
Загрудинный зоб справа III стадии
Загрудинный зоб слева II стадии
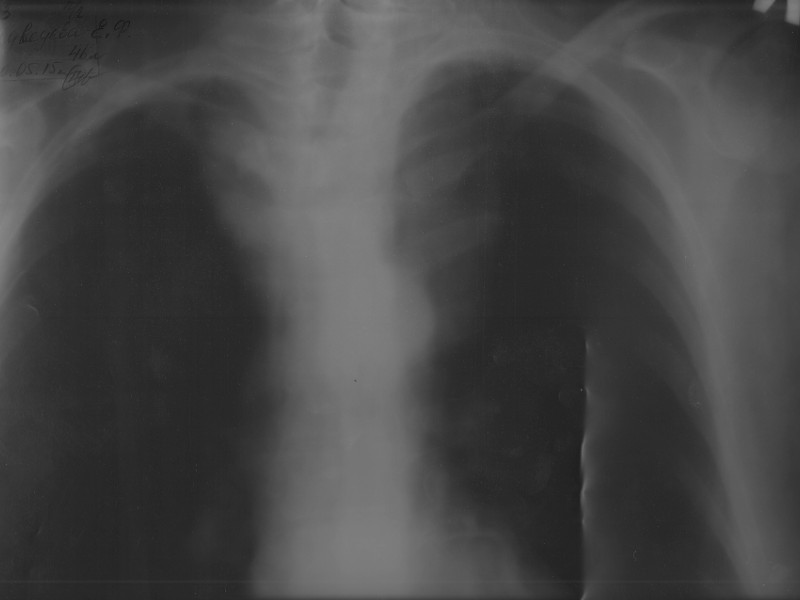
Рентгенография грудной клетки у пациентки с загрудинным зобом III cтадии
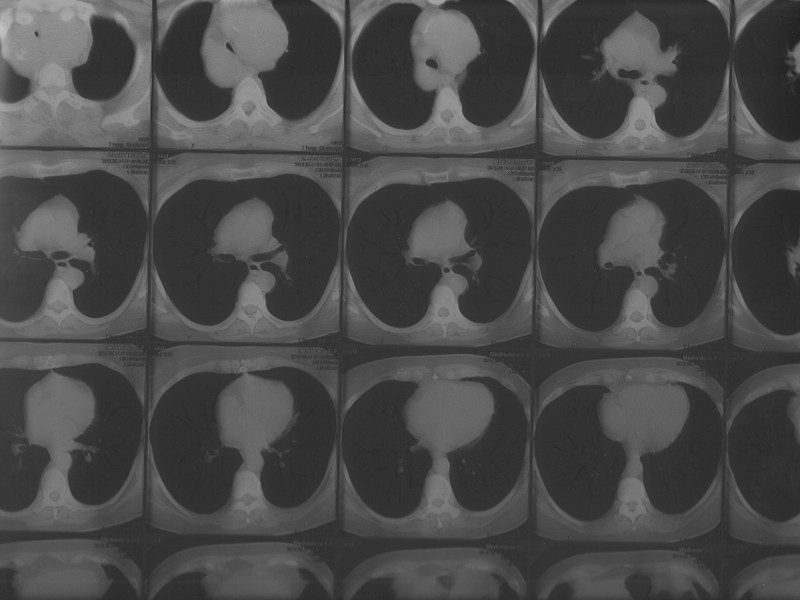
КТ у пациентки с загрудинным зобом III cтадии
Рак щитовидной железы IV стадии
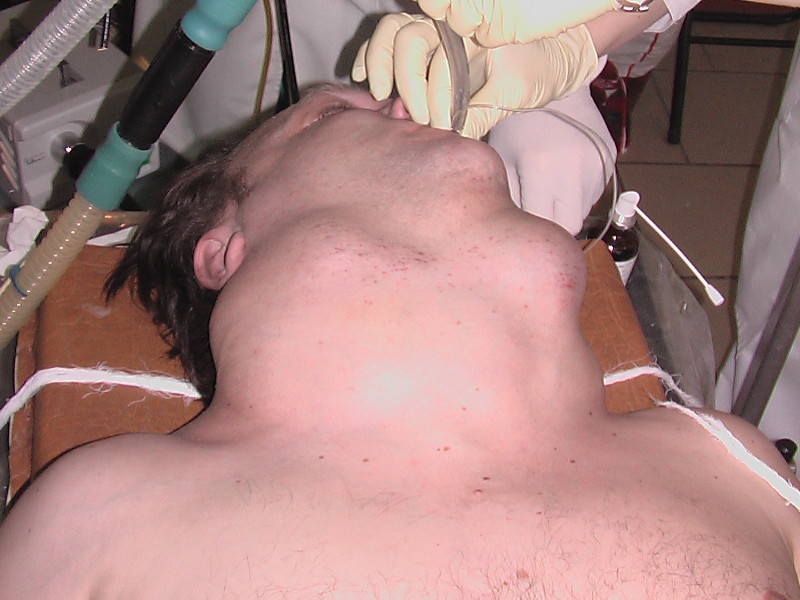
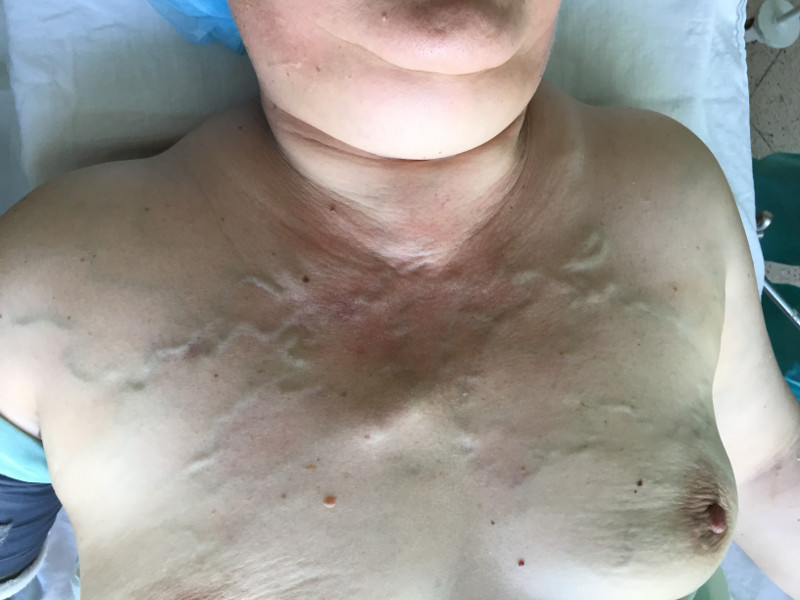
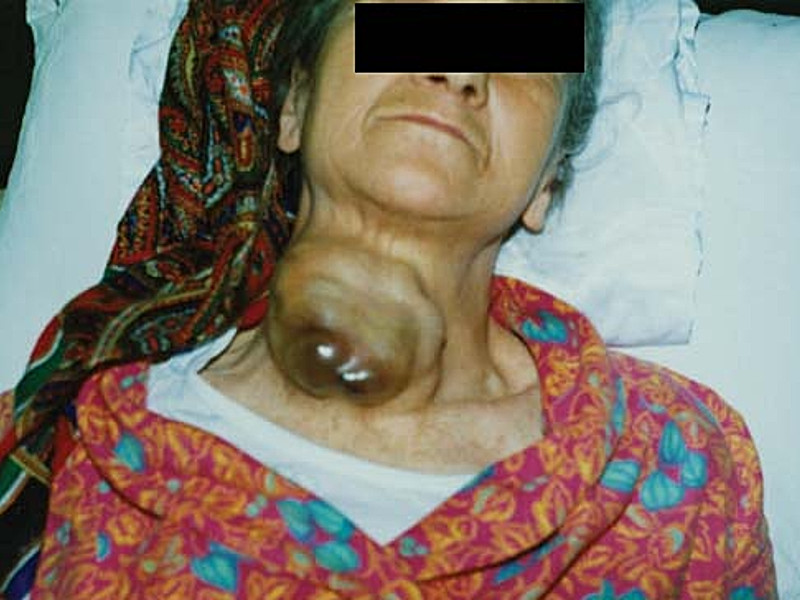
Внешний вид больной с тиреотоксическим зобом до операции

Внешний вид больной с тиреотоксическим зобом до операции
Гиперпаратиреоз
Гиперпаратиреоз – заболевание, характеризующееся гиперпродукцией паратгормона гиперплазированными или опухолево-измененными околощитовидными железами. Выделяют первичный, вторичный и третичный гиперпаратиреоз.
Первичный гиперпаратиреоз является следствием идиопатической гиперплазии или опухолевой трансформации паращитовидных желез. Может быть наследственно обусловленный в составе МЭН синдрома.
Показания к хирургическому лечению первичного гиперпаратиреоза:
- Повышение уровня кальция крови на 0,25 ммоль/л выше нормы (2,2-2,75ммоль/л).
- Суточная секреция кальция с мочой более 400 мг.
- Снижение клиренса креатинина на 30%.
- Снижение минеральной плотности костей в стандартных зонах более чем на 2SD по сравнению с нормой.
- Пациентам моложе 50 лет.
- Больным длительное наблюдение которых невозможно или нежелательно.
Вторичный гиперпаратиреоз – это гиперплазия и гиперфункция паратиреоидной ткани, всегда обусловленная длительно существующей гипокальциемией, причиной которой в большинстве случаев является хроническая почечная недостаточность (ХПН) в терминальной стадии и реже при синдроме мальабсорбции.
Третичный гипепаратиреоз – возникает на фоне вторичного гиперпаратиреоза в виде аденоматозной трансформации гиперплазированных околощитовидных желез.
Показанием к хирургическому лечению вторичного и третичного гиперпаратиреоза:
- Тяжелый прогрессирующий фиброзный остеит (костные боли и/или переломы), рефрактерный к консервативному лечению.
- Гиперкальциемия выше 2,6 ммоль/л с развитием третичного гиперпаратиреоза.
- Нарастание активности щелочной фосфатазы.
- Повышение уровня паратгормона выше 600 пмоль/л.
- Появляется упорный кожный зуд в сочетании с гиперкальциемие и/или гиперпаратиренемией выше 300 пмоль/л.
- Персистирующая кальцификация мягких тканей, несмотря на попытки контролировать уровень фосфата плазмы.
Оперировать околощитовидные железы с третичным гиперпаратиреозом рационально до появления тяжелых костных изменений, осложненных переломами костей, обездвиживающих и без того тяжелую участь таких пациентов.
Как правило к постановке диагноза «гиперпаратиреоз», приводят постоянные патологические переломы костей без видимой причины, остеоалгии. К сожалению, как правило, изначально данную патологию не распознают из-за отсутствия яркой клинической картины, отсутствия настороженностей врачей в этом направлении. Нередко первичный гиперпаратиреоз имеет латентную форму течения и до определенного момента не как себя не проявляет. Частота новых случаев первичного гиперпаратиреоза не превышает в Украине 150-200 случаев в год (в близких по количеству населения развитых странах — 50-60 тысяч и в США — 100 тысяч). Для того чтобы изменить существующую плачевную ситуацию с диагностикой и лечением первичного гиперпаратиреоза в РФ (по мнению ведущих эндокринологических центров страны), необходимо глубоко проанализировать не только современные возможности диагностики и лечения болезни, но и заглянуть в историю проблемы, изучить патогенез заболевания, другие причины гиперкальциемии, вопросы дифференциального диагноза стертых клинических случаев, Отсутствие эффективных патогенетических методов терапии оставляет хирургическое удаление патологических околощитовидных желез единственным приемлемым видом лечения. В плане лечения патологических переломов при гиперпаратиреозе, очень важно сотрудничество эндокринного хирурга и травматолога, позволяющего максимально восстановить физически и социально пациента.
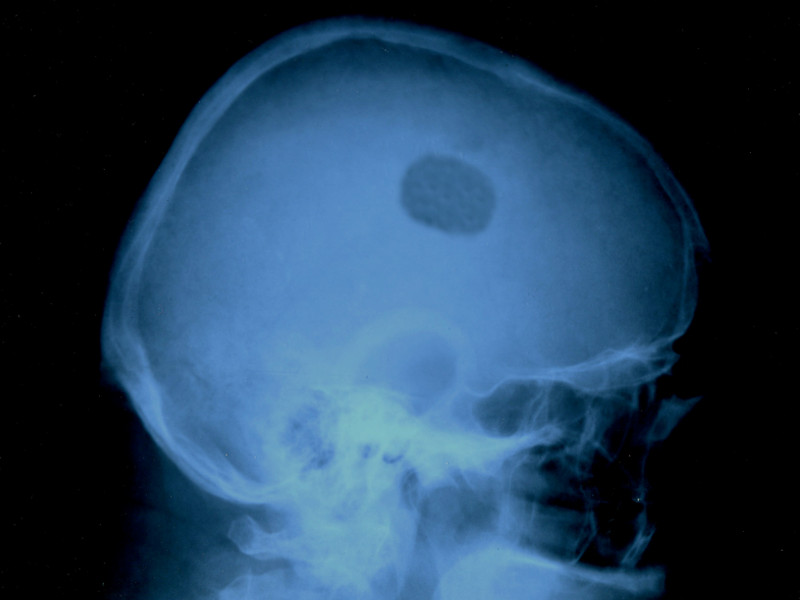
Рентгенологические признаки поражения скелета при первичном гиперпаратиреозе (остеолиз височной кости слева округлой формы до 3 см, с относительно четкими контурами)
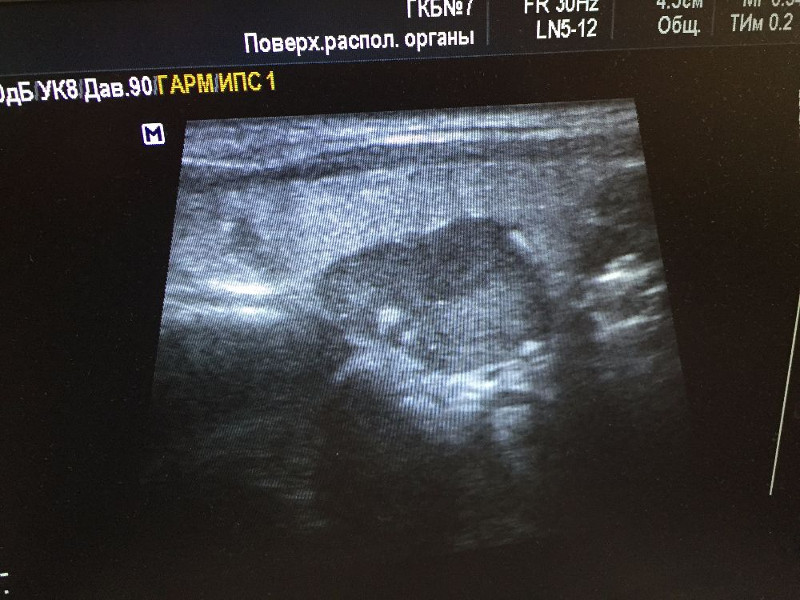
УЗИ-картина аденомы паращитовидной железы слева у больного с вторичным гиперпаратиреозом.
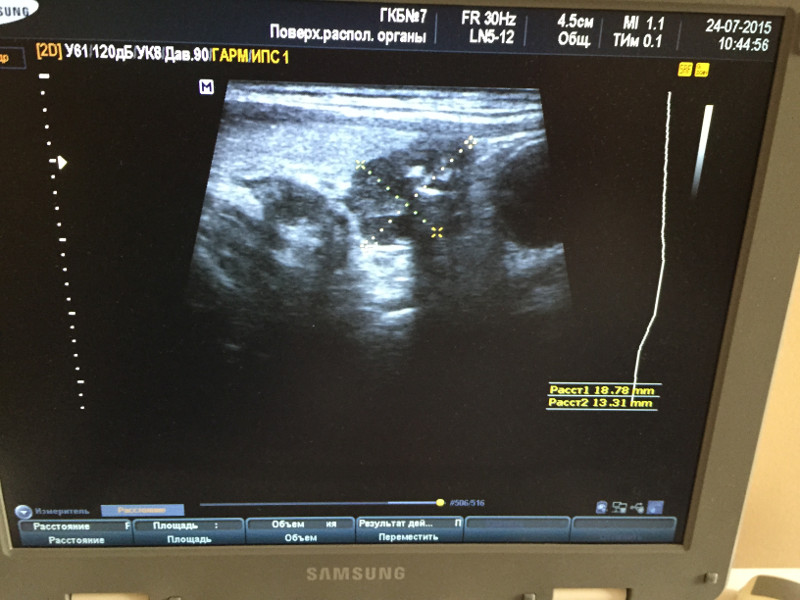
УЗИ-картина аденомы паращитовидной железы справа у больного с вторичным гиперпаратиреозом
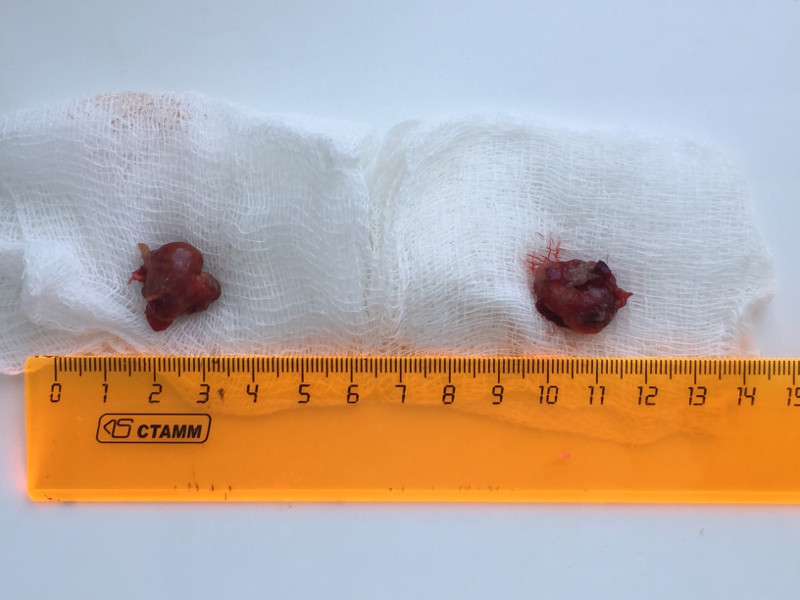
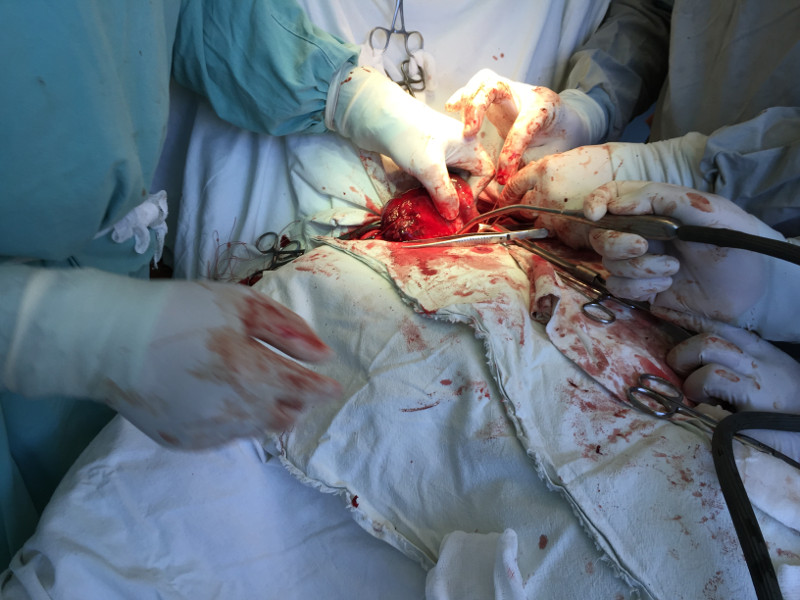
На этой фотографии представлены удаленные препараты право и левой нижних паращитовидных желез
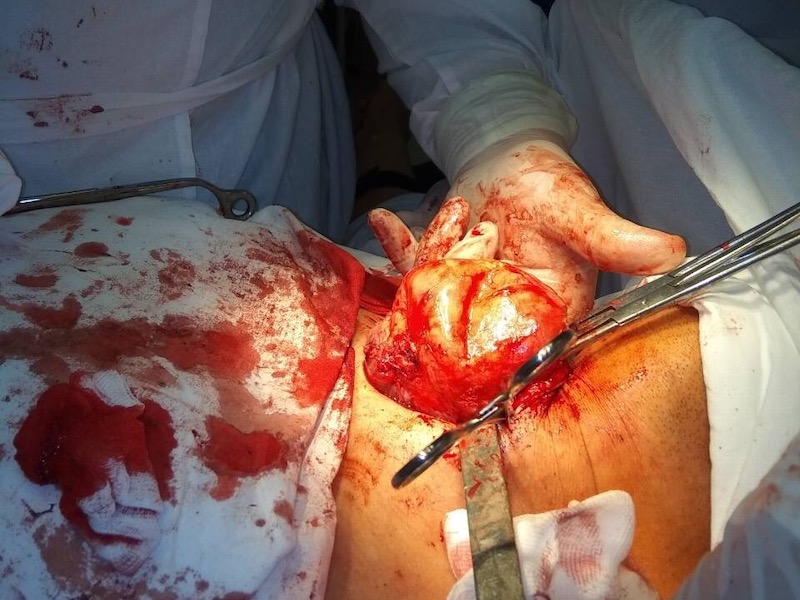
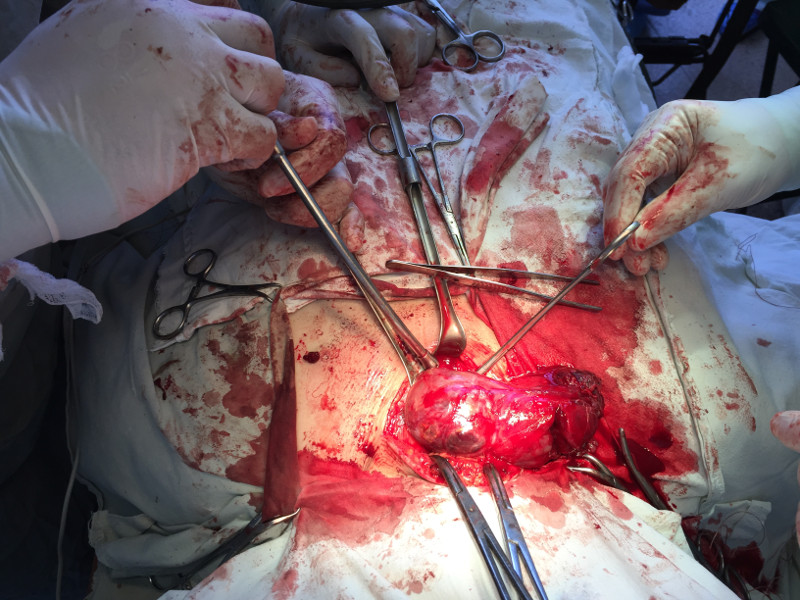
Гигантская аденома правой доли щитовидной железы