Доктор медицинских наук, врач-хирург - Михайличенко Вячеслав Юрьевич г. Симферополь © 2026
Лапароскопические
Выполняется полный спектр лапароскопических операций
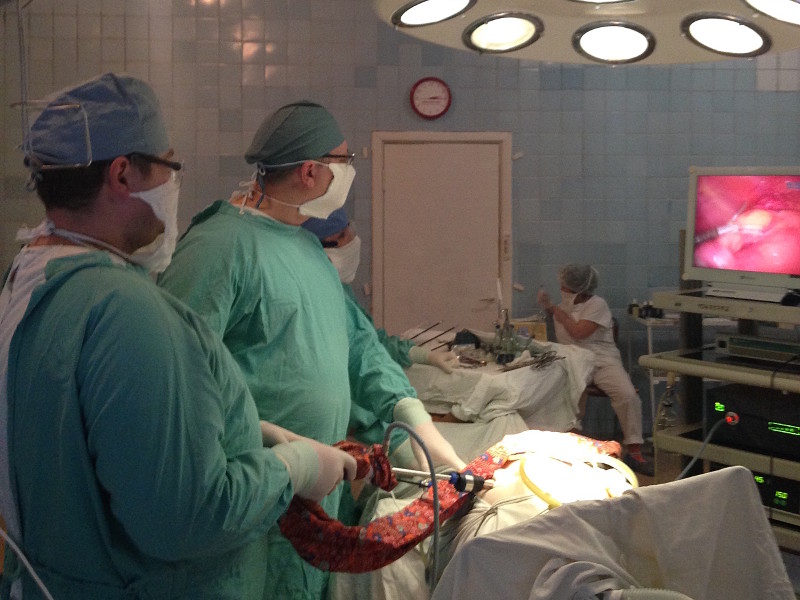 При остром и хроническом холецистите, аппендиците, современное оборудование операционных позволяет выполнять операции «без разреза» через проколы при любой патологии желчного пузыря и аппендикулярного отростка.
При остром и хроническом холецистите, аппендиците, современное оборудование операционных позволяет выполнять операции «без разреза» через проколы при любой патологии желчного пузыря и аппендикулярного отростка.
Желчекаменная болезнь одна из наиболее частых причин обращения пациентов в хирургическую клинику, а именно «с камнями в желчном пузыре». Наиболее частый вопрос, который задают пациенты — какой камень более опасный большой или маленький? Ответ и простой и сложный, маленькие камни опасны тем, что способны попасть в общий желчный проток и вызвать тем самым механическую желтуху, большие чаще приводят к формированию свища между желчным пузырем и кишкой и могут помимо гнойных осложнений вызвать кишечную непроходимость. Вопрос об бессимптомном камненосительстве остается дискутабельным только для пожилых людей, остальным рекомендуется в холодном периоде лапароскопически избавиться от данного недуга.

Удаленный лапароскопически гангренозно-перфоративный пузырь с подпеченочным и перевезикальным абсцессами, местным перитонитом.
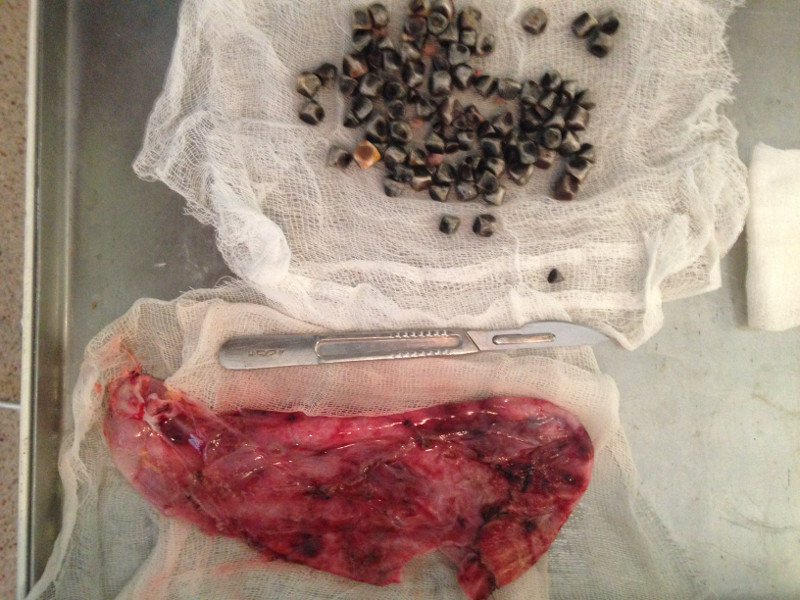
Удаленные множественные мелкие конкременты, два из них из общего желчного протока, вызывавших механическую желтуху.

Более тысячи конкрементов в желчном пузыре
Осложнения ЖКБ:
- Острый холецистит.
- Острый холангит.
- Холедохолитиаз.
- Рубцовые стриктуры холедоха и БДС.
- Водянка желчного пузыря.
- Сморщенный желчный пузырь.
- Рак желчного пузыря и т.д.
Клиника заболевания
Как правило, начальный этап приступа проявляется желчной коликой (острые боли в правом подреберье). Затем боль переходит в постоянную, повышается температура тела до субфебрильных или фебрильных цифр, нарастает лейкоцитоз, увеличивается СОЭ. При осмотре у 20% больных (особенно в пожилом возрасте) отмечается умеренно выраженная желтуха, которая является следствием: холедохолитиаза, холангита, синдрома Мириззи, перихоледохиального лимфаденита, острого панкреатита, реактивного гепатита. При пальпации живота отмечают напряжение мышц в правом подреберье (у пожилых, ослабленных больных и при катаральной форме о.х. мышечное напряжение может отсутствовать), определяют увеличенный болезненный желчный пузырь (в 30% наблюдений).
Следует помнить, что во многих наблюдениях, особенно у пожилых людей, имеется несоответствие между клиническими проявлениями острого холецистита и выраженностью воспалительных изменений в желчном пузыре. Более того, развитие гангренозных изменений в стенке желчного пузыря может клинически проявляться так называемым периодом мнимого благополучия — уменьшением болей за счет некроза рецепторов чувствительного аппарата.
Хирургическое лечение
Обезболивание. В современных условиях основным видом обезболивания при операциях по поводу острого холецистита и его осложнений является многокомпонентный эндотрахеальный наркоз.
Основными видами операции являются холецистэктомия, холецистостомия и видеолапароскопическая холецистэктомия.При остром холецистите начальным этапом проводится консервативная терапия , включающая спазмолитическую и антибактериальную терапию, после чего выполняется лапароскопическая холецистэктомия. Если острый холецистит осложняется гангреной желчного пузыря, механической желтухой, перфорацией, желчным перитонитом выполняется холецистэктомия. При осложнении острого холецистита поражением внепеченочных желчных протоков (камни, стриктура) операция холецистэктомия сочетается с холедохотомией.
Лапароскопическая холецистэктомия начала выполняться в 80-х годах прошлого столетия. С тех пор лапароскопическая холецистэктомия стала лидирующим методом в лечении желчнокаменной болезни. Она отличается от прямых операций меньшей травматичностью, лучшим косметическим эффектом, а также короткими сроками пребывания больного в стационаре (2-5 дней), более быстрой реабилитацией больного после операции.
Желтуха — симптомокомплекс, представляющий собой окрашивание в желтый цвет кожи, склер, слизистых оболочек. Следует отличать истинную желтуху от гиперкаротинемии у пациентов, употребляющих большое количество моркови.
Пациентам следует помнить, что не зависимо от вида желтухи (вирусной, желчнокаменной болезни, опухоли, неизвестной причины), при появлении первых признаков заболевания необходимо срочно обратиться в больницу, т.к. пролонгация заболевания приводит к усугублению общего состояния пациентов, а иногда и к летальному исходу.
Выделяют 3 вида желтухи:
- Надпеченочную.
- Печеночную.
- Подпеченную.
При появлении желтухи следует прежде всего думать о наличии у пациента гепатобилиарной патологии, которая возникает в результате холестаза или гепатоцеллюлярной дисфункции. Холестаз может быть внутри- и внепеченочным. Гемолиз, синдром Жильбера, вирусные, токсические поражения печени, патология печени при системных заболеваниях — внутрипеченочные причины холестаза. Камни в желчном пузыре — внепеченочные причины холестаза.
Некоторые клинические проявления сопутствующие желтухе (подробнее клиническая симптоматика рассматривается ниже):
- При холестазе обнаруживается желтуха, появляется моча темного цвета, возникает генерализованный кожный зуд.
- При хроническом холестазе возможны кровотечения (из-за нарушения всасывания витамина К) или боли в костях (остеопороз из-за нарушенного всасывания витамина D и кальция).
- Озноб, печеночные колики или боль в области поджелудочной железы патогномоничны для экстрапеченочного холестаза.
- У пациентов с холестазом могут обнаруживаться ксантомы (подкожные отложения холестерина) и ксантелазмы (небольшие образования бледно-желтого цвета в области верхнего века, обусловленные отложением в них липидов).
- Симптомы хронического поражения печени (сосудистые звездочки, спленомегалия, асцит) свидетельствуют о внутрипеченочном холестазе.
- Симптомы портальной гипертензии или портосистемной энцефалопатии патогномоничны для хронического поражения печени.
- У пациентов с гепатомегалией или асцитом набухание шейных вен свидетельствует от сердечной недостаточности или констриктивном перикардите.
При метастазах в печень у пациента с желтухой может быть кахексия.
Прогрессирующее усиление анорексии и повышение температуры тела характерно для алкогольного поражения печени, хронического гепатита и злокачественных новообразований.
Тошнота и рвота, предшествующие развитию желтухи, указывают на острый гепатит или обструкцию общего желчного протока камнем.
Клинические проявления наследственных синдромов, сопровождающихся появлением желтухи:
- Для синдрома Дабина-Джонсона характерна желтуха без зуда или с небольшим зудом, болями в правом подреберье с периодическим усилением по типу желчных колик, выраженными диспептическими явлениями, утомляемостью, плохим аппетитом, субфебрилитетом.
- При синдроме Ротора клиника сходна с синдромом Дабина-Джонсона.
- При синдроме Криглера-Найяра манифестация желтухи наступает в первые часы жизни. Происходит накопление билирубина в ядрах серого вещества головного мозга, в результате чего развиваются судороги, опистотонус, нистагм, атетоз.
- Для синдрома Жильбера характерна триада клинических проявлений: «печеночная маска» (желтуха), ксантелазмы век, периодичность симптомов
Желтуха усиливается после инфекций, голодания, эмоциональной и физической нагрузки, приема анаболических стероидов, глюкокортикоидов, андрогенов, рифампицина, циметидина, хлорамфеникола, стрептомицина, салицилата натрия, ампициллина, кофеина, этинилэстрадиола, парацетамола.
Интенсивность окрашивания может быть совершенно разной — от бледно-желтого цвета до шафраново-оранжевого.
Умеренно выраженная желтуха без изменения цвета мочи характерна для неконъюгированной гипербилирубинемии (при гемолизе или синдроме Жильбера).
Более выраженная желтуха или желтуха с изменением цвета мочи свидетельствует от гепатобилиарной патологии (необходимо помнить, что изменение цвета мочи при механической желтухе в начале заболевания может не быть, пока концентрация билирубина не повысится в крови до уровня фильтрации его почками). Моча у пациентов с желтухами приобретает темный цвет вследствие гипербилирубинемии. Иногда изменение окраски мочи предшествует возникновению желтухи. Кал при полном блоке ахоличный, т.е. бело-серого цвета, что свидетельствует об полном прекращении или значительном уменьшении поступлении желчи в двенадцатиперстную кишку.
Все другие клинические проявления желтухи зависят от причин, вызвавших ее развитие. В некоторых случаях изменение цвета кожи и склер является единственной жалобой пациента (например при синдроме Жильбера), а в других случаях желтуха является лишь одним из многих клинических проявлений заболевания. Поэтому необходимо установить причину желтухи.
Диагностические мероприятия у пациентов с желтухами сводятся к сбору анамнеза, физикальному исследованию, проведению лабораторных и инструментальных методов обследования. В ходе диагностики важно установить внутрипеченочные и внепеченочные причины желтухи.
Клиника сотрудничает с частными диагнотическими центрами, где имеется мощная техническая база, что позволяет дифференцировать все виды желтух, с применением не только рутинных биохимических исследований, но и определение маркеров всех видов вирусного гепатита, онкомаркеры, выполнение МРТ, КТ, эндоскопических методов исследования (ретроградная папилосфинктеротомия, — графия, эндоскопическая рефракция камней и др.).
В клинике выполняются полный спектр оперативных вмешательств на желчевыводящей системе, начиная от общепринятых (так называемых открытых операций) до применением таких инновационных технологий как лапароскопическая холедохолитотомия (удаление камней из желчевыводящей системы при помощи эндоскопического оборудования, т.е. без разреза) с применением холедохоскопа, холедохостомии (дренирование общего желчного протока).
Оперативные вмешательства применяемые при механической желтухе должны быть направлены прежде всего на разгрузку желчной системы, удаления препятствия (камень, опухоль и др.), восстановление физиологического (по возможности) пассажа желчи и применение малотравматичных оперативных вмешательств.
Так при желчнокаменной болезни, холедохолитиазе (нахождения камней в общем желчном протоке) нами выполняется лапароскопические и эндоскопические оперативные вмешательства, как в моноиспольнении так и в симультанном (совместном), в случае невозможности выполнения малоинвазивных оперативных пособий, мы выполняем открытые вмешательства.
При наличии опухолевого препятствия, при операбельности опухоли мы выполняем панкреатодуоденальные резекции, в противном случае нами выполняются всевозможные виды дренирующих операций таких как – холецистодуоденоанастомоз, холедоходуоденоанастомох, в некоторых случаях гепатоеюноанастомоз, реканализации опухоли, чрезкожные дренирующие операции, ведутся разработки по эндокопической постановке стентов.
Таким образом, независимо от того с какой причиной механической желтухи к нам поступает пациент, ему индивидуально подбирается оптимальный вариант разгрузки желчной системы.